La diabetes es una enfermedad que se extiende como una epidemia en la sociedad occidental. En 2011 en España había más de 2,5 millones de diabéticos, para el año 2021 se estiman 3 millones entre la población normal. El deporte junto a la alimentación sana son claves, tanto para prevenir la diabetes tipo 2, que se da en la edad adulta como para reducir las complicaciones de la diabetes tipo 1.
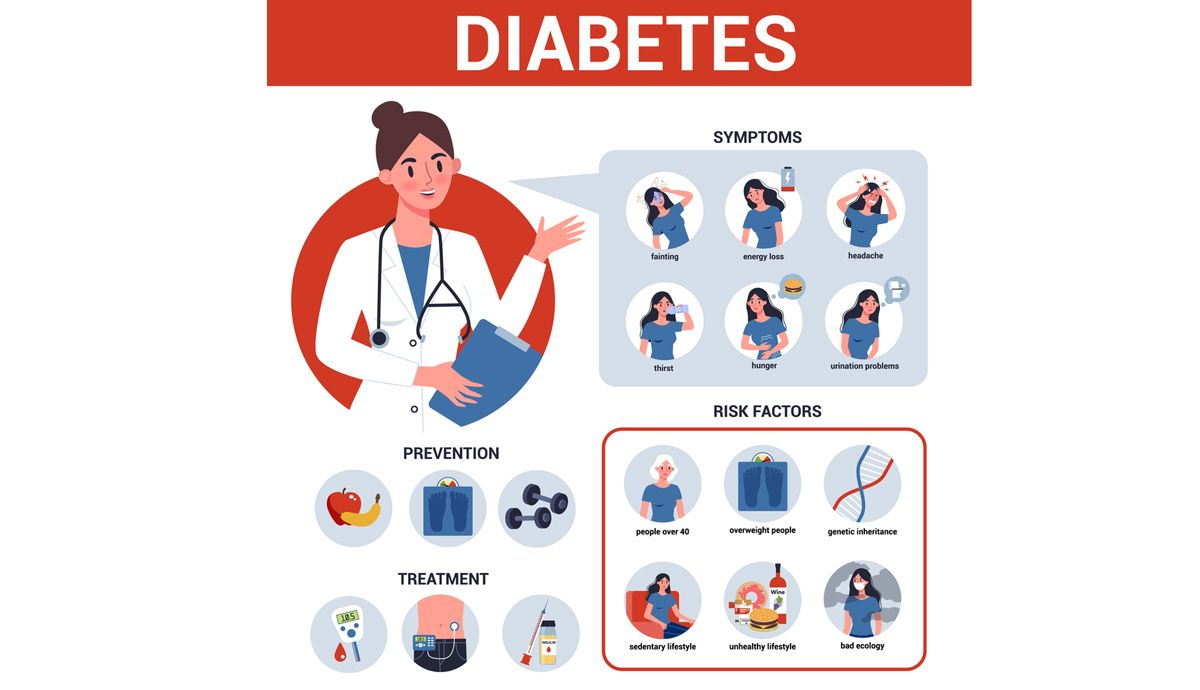
¿QUÉ ES LA DIABETES?
La diabetes es una disfunción metabólica crónica, caracterizada por la mayor o menor capacidad de usar la glucosa dentro del cuerpo. Antiguamente se la llamaba la ‘enfermedad de la sangre dulce’. La diabetes aparece cuando la hormona insulina no puede realizar su función. La insulina es secretada por el páncreas y se encarga de que la glucosa de la sangre, que proviene de los nutrientes que tomamos a través de los alimentos, llegue a las células, regulando los niveles de glucosa en el torrente sanguíneo, y evitando un exceso o hiperglucemia. La insulina es la llave que abre la puerta de las células y permite que la glucosa llegue a ellas y obtengan la energía necesaria para vivir y realizar las diversas actividades diarias.
DIFERENCIAS ENTRE DIABETES TIPO 1 Y 2
La diabetes se puede producir por dos causas que son las que determinan el tipo de diabetes que una persona puede tener.
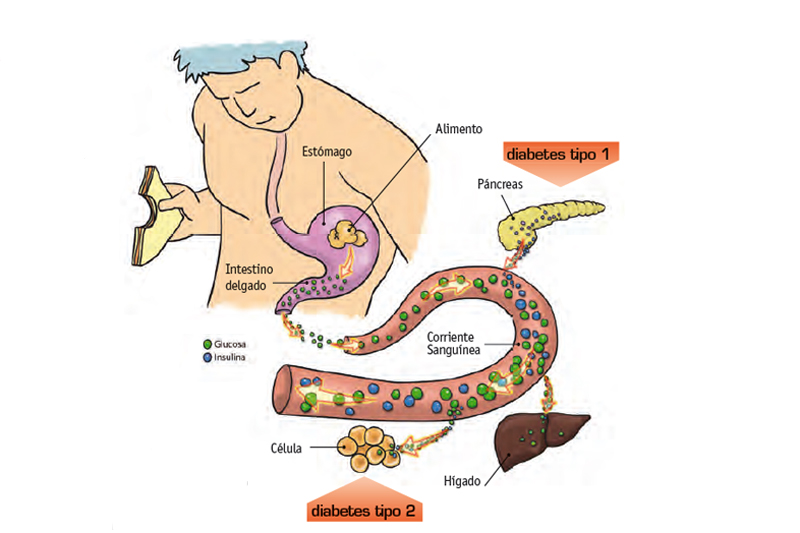
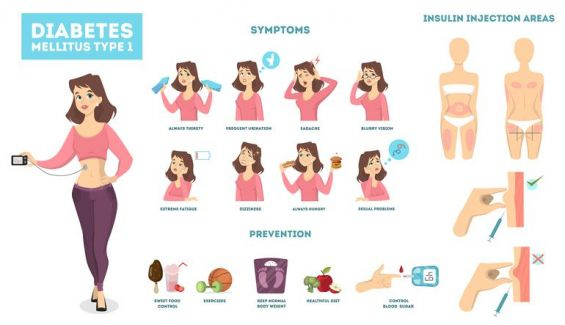
→ En el caso de la diabetes tipo 1, es una disfunción del páncreas por la que no segrega la hormona insulina, por ello los nutrientes de los alimentos no son capaces de llegar hasta las células y el organismo sufre una desnutrición. Para evitarlo es necesario inyectarse insulina de manera externa. Este tipo de diabetes es también conocida como diabetes juvenil y aparece en personas de hasta 31 años.
→ La diabetes tipo 2 es una patología en la que el páncreas sí realiza su función y produce la hormona insulina en función de los hidratos de carbono que consumimos, pero dicha hormona no es capaz de actuar debido a una resistencia a su acción por parte del cuerpo producida por el exceso de tejido adiposo alrededor de las células. Este tipo de diabetes es el que padecen algunas personas con sobrepeso. Generalmente la diabetes tipo 2 se presenta en personas adultas, a partir de los 40 años, aunque en los últimos años se está experimentando un aumento preocupante de la aparición de diabetes tipo 2 en personas de menos de 40 años y en niños. Esto es debido a los malos hábitos alimenticios y a un estilo de vida sedentario.
Una de las mayores diferencias entre la diabetes tipo 1 y 2 es que la 2 normalmente aparece en personas con sobrepeso y con malos hábitos alimentarios y/o estilo de vida sedentario. Una dieta rica en grasas trans procedentes de bollería industrial, comida rápida, etc. Debido a esto sus células se ven recubiertas de una gruesa capa de tejido adiposo que la insulina no es capaz de atravesar. La principal diferencia entre ambas diabetes es que, con la práctica de ejercicio habitual y siguiendo una dieta sana y equilibrada la de tipo 2 se puede curar en el 80% de los casos.
¿Cómo se puede prevenir la diabetes tipo 2?
Los casos de diabetes tipo 2 aumentan de forma imparable en las últimas décadas, afectando en la actualidad a un 13,8% de los españoles mayores de 18 años. Sin embargo, prevenir la diabetes tipo 2 no es tan complicado si cuidas los tres pilares fundamentales de cualquier persona, diabética o no: alimentación, ejercicio y la más importante, constancia.
Metabolismo de la glucosa
Al digerir los alimentos durante la digestión los hidratos de carbono se descomponen en moléculas de glucosa que pasan a través del intestino delgado a la sangre. La presencia de glucosa provoca la liberación de la hormona insulina en el páncreas, que pasa a la sangre y se une a la glucosa. Las moléculas de glucosa pasan al hígado al estar unidas a la insulina donde se guardan como reserva de energía en forma de glucógeno hepático. Las moléculas de glucosa también pasan al interior de las células gracias a la acción de la insulina. Dentro de las células son utilizadas como energía.
FALSOS MITOS DE LA DIABETES
En muchas ocasiones he tenido que escuchar un sinfín de afirmaciones inexactas sobre la diabetes: “te puedes quedar ciego, las heridas, no se te curan bien ¿verdad?, cuando te da una hipoglucemia te tienes que inyectar insulina, los dulces especiales para diabéticos no suben el nivel de azúcar, los diabéticos tienen disfunción eréctil, los diabéticos no pueden comer dulces, etc.” A continuación aclararemos lo que tienen de realidad y de mito estas afirmaciones.
- Ceguera: Es cierto que uno de los riesgos de una diabetes descontrolada durante mucho tiempo (años), puede ser la ceguera, pero lo cierto es que para llegar a ese extremo debes tener un absoluto descontrol sobre tu diabetes.
- Heridas: Desde que soy diabético me he hecho bastantes heridas y no he tenido ningún problema de cicatrización, aunque es cierto que con niveles de azúcar muy elevados la cicatrización se puede ver entorpecida. Otro motivo más para controlar tu diabetes.
- Cuando te da una hipoglucemia ¿hay que inyectar insulina?: Para superar una hipoglucemia lo que hay que hacer es tomar hidratos de carbono, azúcares simples, bebidas, etc. Con hiperglucemia severa (justo lo contrario) es cuando hay que inyectarse insulina.
- ¡No pasa nada! Son dulces especiales para diabéticos: antes de tomar cualquier producto que se jacte de no subir el nivel de azúcar en sangre os tengo que decir que lo cierto es que esos productos no llevan glucosa pero si fructosa o derivados que aumentan, ¡incluso más que el azúcar!, el nivel de glucosa en sangre.
- Los diabéticos sufren disfunción eréctil: El hecho de ser diabético no tiene nada que ver con la disfunción eréctil. En el momento del acto sexual el diabético puede sufrir una hipoglucemia y por lo tanto no ser capaz de mantener la erección, pero después de tomar algo de azúcar no tendrá ningún problema en continuar con lo que estaba haciendo.
- Los diabéticos no pueden comer dulces: los diabéticos tipo 2 no deben comer dulces salvo excepciones, pero los diabéticos tipo 1 pueden comer lo que quieran siempre y cuando lo tengan en cuenta para inyectarse la insulina suficiente y mantengan una dieta sana y equilibrada, es decir, diabético o no diabético, no se debe comer dulces todos los días.

CONSEJOS PARA PREVENIR Y DEJAR DE LADO LA DIABETES
- Come sano. Un buen control alimentario reduce la probabilidad de padecer diabetes a la vez que ayuda a prevenir otros trastornos como hipertensión o aumento del colesterol, habitualmente asociados a la diabetes y que incrementan la posibilidad de sufrir enfermedades cardiovasculares. Según la Fundación de Diabetes, la dieta mediterránea reduce el número de nuevos casos, un 50% más que la dieta hipocalórica tradicional.
- Escoge bien los carbohidratos. Controla la ingesta de hidratos de carbono y azúcares simples, elige alimentos con Índice Glucémico mediobajo, ricos en fibra, como frutos secos, legumbres, cereales integrales.
- No cojas kilos. El exceso de peso, sobre todo el de la zona abdominal, está asociado a un mayor riesgo de tener diabetes tipo 2 y más posibilidades de sufrir enfermedades coronarias.
- Cada comida a su hora. Evita “picotear” entre horas y realiza cinco comidas al día distribuyendo la ingesta de calorías entre ellas.
- Come verde. No tienes por qué seguir dieta vegetariana, pero procura comer frutas y verduras de bajo Índice Glucémico todos los días, ya que liberan la glucosa de manera lenta y en función de la necesidad energética de nuestro cuerpo, haciendo que nuestros niveles de glucosa en sangre sean más estables.
- Muévete cada día. El ejercicio regular es la mejor manera de prevenir la diabetes y de ayudar a regularla una vez que ha aparecido. No es necesario realizar un ejercicio extenuante, con andar todos los días 30 minutos puede ser suficiente para prevenir la diabetes tipo 2. Al moverte, estimulas el funcionamiento del sistema circulatorio, evitando los llamados problemas de pie de diabético, disminuyes los riesgos de sufrir enfermedades cardiovasculares, fortaleces los huesos, reduces el colesterol, aumentas el número y sensibilidad de los receptores de insulina, mejoras el rendimiento del corazón y pulmones y la oxigenación y depuración de los tejidos, bajas el número de pulsaciones por minuto y lo más importante, mantienes estables los niveles de glucosa en sangre.
- Actívate. Olvídate de estar durante horas viendo la tele, sal a dar un paseo por el parque, ve a hacer la compra andando y no en coche, procura subir a casa sin utilizar el ascensor, utiliza más la bicicleta, juega con los niños y mascotas, o disfruta practicando el deporte que te gusta con frecuencia.
Si eres diabético y quieres hacer ejercicio tienes que tener en cuenta una serie de consideraciones que te ayudarán a alcanzar los objetivos deportivos que te propongas sin riesgos. No por ser diabético tienes que renunciar a ninguna meta deportiva. Los límites los marcaras tú mismo. Todos los diabéticos hemos tenido que escuchar alguna vez por parte de familiares o amigos: “Tú eso no lo puedes hacer, ¿no?”, “ ¡A ver si te va a pasar algo!”. No dejes que te vuelvan a decir cosas parecidas. Un diabético no es un enfermo, a no ser que, además de ser diabético, tenga gripe en ese momento.
10 CONSEJOS
- Mide tu glucemia antes de hacer ejercicio, si es menor de 100 mg/dl toma un suplemento (una pieza de fruta, bebidas energéticas...) En general, se dice que si está entre 100 mg/dl-250 mg/dl puedes hacer ejercicio sin problemas, pero cada persona es diferente y debe conocer su rango de valores.
- Nunca hagas ejercicio con niveles mayores de 250 mg/dl. Cuando hacemos ejercicio los músculos liberan glucosa al torrente sanguíneo y el nivel de azúcar en sangre aumentaría aún más, corriendo riesgo de cetoacidosis diabética, un trastorno muy grave que si no se trata puede conducir a un coma diabético.
- Valora el nivel de esfuerzo e intensidad que te va a ocasionar la actividad que vas a realizar. Ten en cuenta que si realizas una actividad aeróbica tu nivel de azúcar en sangre irá disminuyendo poco a poco y si realizas una actividad anaeróbica puede que tu nivel de azúcar aumente o esté elevado justo después y durante la actividad, por lo dicho antes sobre la liberación de glucosa por parte de los músculos.
- Haz ejercicio como mínimo dos horas después de la última comida para poder valorar de forma más precisa la glucemia.
- Debes ir provisto de hidratos de carbono, bien en pastillas, en líquido o en barritas.
- Si te inyectas insulina antes de hacer ejercicio, no debes hacerlo en la zona en la que los músculos se van a ver más implicados. Procura elegir la zona muscular menos activa en el ejercicio que vas a realizar.
- Controla tu nivel de azúcar en sangre durante el ejercicio.
- Las hipoglucemias debidas a la práctica de ejercicio físico se pueden producir incluso 48 horas después del desarrollo del mismo. Es importante saber esto para poder ajustar la cantidad de insulina que nos inyectamos y la cantidad de hidratos de carbono que tomamos.
- Hidrátate bien durante el ejercicio, preferentemente con agua.
- Aprende a reconocer los síntomas y avisos que te da tu cuerpo tanto en el caso de las hipoglucemias (debilidad, vista nublada, sudores fríos, temblores, hambre voraz…) e hiperglucemias (sed, ganas de orinar constantes, boca seca…) para poder hacer ejercicio de la manera más segura posible y sin correr riesgos.
VALORES DE GLUCOSA PARA DEPORTISTAS DIABÉTICOS
|
Con menos de 100 mg/dl no es aconsejable hacer deporte. |
|
Entre 100 y 250 mg/dl puedes hacer el ejercicio con normalidad. |
|
Si el ejercicio es anaeróbico no se recomienda hacerlo con valores de glucosa por encima de 170 mg/dl aproximadamente. |
|
Con más de 250 mg/dl es recomendable beber abundante agua y aplazar el ejercicio hasta que los valores de glucosa se normalicen. |
Hay muchos deportistas de élite que son diabéticos insulinodependientes, por ejemplo, futbolistas como Moha (Osasuna y Girona entre otros), Gary Mabbutt (Tottenham) y Maradona (diabetes tipo 2), el nadador Gary Hall, el tenista Arthur Ashe, el boxeador Joe Frazier, el alpinista Iosu Feijoo, el jugador de baloncesto Adam Morrison, el triatleta Fernando Herrera o el karateka Felipe Hita, entre otros. Entre nuestros lectores también hay deportistas diabéticos, te dejamos sus experiencias.
Sacha (Entrenadora personal) Diabética tipo 1 desde hace 3 años
"Por mi trabajo, tengo que hacer ejercicio todos los días, unas 4 horas mínimo. Utilizo ropa fabricada con tejidos naturales y transpirables para evitar el calor, el exceso de sudoración y los problemas circulatorios. Yo pongo el glucómetro en una funda de mp3. Nadie se da cuenta que se trata de un instrumento médico. Procuro consumir plátanos, nueces o cacahuetes antes del ejercicio para evitar hipoglucemias y aumentar el nivel de potasio para prevenir calambres y tirones musculares. También uso una pulsera identificativa como diabética por si tengo un desmayo. Y amigos y entrenadores saben que soy diabética. Intento hacer ejercicio aeróbico con frecuencia."
Beatriz García Berché, 31 años, diabética desde los 10 años.
“He participado en 2 de los 4 "Deserts", atravesar los 4 desiertos con los climas más extremos del planeta, considerada entre las 10 carreras de resistencia más extremas del mundo. Ya he cruzado el desierto de Atacama en Chile y el de Gobi en China, me faltan Sáhara y Antártida". Mientras escibíamos este reportaje, Beatriz se enfrentaba al desierto de Atacama, en Chile (250 km en 6 etapas por el desierto más seco del mundo cargando con toda la comida y la insulina que iba a necesitar). "Para mí la diabetes no es ningún impedimento, y mucho menos para practicar deporte. En el desierto hago lo de siempre: cuidar mi alimentación, estar bien hidratada y controlar mis niveles de glucosa e insulina. Ahora se está avanzando mucho en el desarrollo de productos para personas con diabetes que tienen en cuenta nuestras necesidades concretas. Cuando decidí hacer los 4 desiertos pensé que podía ayudar a la gente a plantearse retos. La diabetes no me condiciona y tampoco hago nada en función de la enfermedad. Si sientes que quieres hacerlo, podrás hacerlo". Puedes consultar sus aventuras en su blog:
www.bea-recorriendomontagnescondiabetes.blogspot.com.es
Enrique Vázquez Romero, 54 años, diabetes tipo 2 desde hace 7 años
“Cuando me diagnosticaron era el ser más sedentario del planeta, y pesaba 110 kg (mido 1,87m). Era incapaz de correr 100 metros sin sentir que se me iba a salir el corazón del pecho. Como parte del tratamiento empecé a hacer deporte... ¡y me enganché! He ido poco a poco, hasta correr 10 km diarios, y perder ese peso de sobra. Con el tiempo, debido a lesiones y molestias en las rodillas y tobillos, he pasado al ciclo indoor. Hoy, con 54 años, peso 87 kg, 23 kilos menos. Hago un mínimo de 4 clases a la semana, siempre digo que desde que me diagnosticaron diabetes estoy más sano que nunca, y que si no me hubieran diagnosticado, o no hubiese tomado el deporte en serio como parte del tratamiento, probablemente ya no estaría aquí.
Amaya Coronado, 36 años (CrossFit, boxeo) Diabética tipo 1 desde los 12 años.
“Actualmente practico CrossFit, un tipo de entrenamiento que está muy de moda con esfuerzos muy variados y de muy alta intensidad lo que requiere más control como diabética. Los días que los entrenamientos constan de ejercicios aérobicos aprovecho para comer antes pequeñas cantidades de hidratos de carbono, grasa y proteínas que quemaré durante el ejercicio y que combinados en la medida justa, evitan que los valores de glucosa se disparen. Tomo 10 g de hidratos (1 fruta), 10 g de grasas (5 nueces) y 15 g de proteína (queso fresco) aproximadamente, a mí me va bien. Cuando son ejercicios de mucha fuerza y más anaeróbicos, evito la ingesta previa de hidratos, ya que este tipo de ejercicio puede aumentar la glucosa en sangre”.
Para cualquier duda o más información sobre la diabetes puedes consultar la web de la Fundación Española contra la Diabetes también puedes seguirlos en Facebook donde comparten trucos y experiencias.